Soigner et accompagner une personne et non une pathologie : outre le fait d’être plus humain, cela se révèle bien plus efficace, dans une approche holistique de la personne. Cet article a pour but, à travers l’étude de la complémentarité entre deux professions : le professionnel de la nutrition et le physiothérapeute, de donner un exemple d’approche décloisonnée et interdépendante pour optimiser la santé d’un patient.
Après être revenu sur l’importance de sensibiliser aux bienfaits de l’activités physique et du mouvement pour le nutritionniste, nous étudierons l’importance de connaître l’impact de l’alimentation sur la santé pour le physiothérapeute. Pour cela, nous développerons cet impact de l’alimentation à travers l’exemple des douleurs chroniques, des douleurs référées, de la régulation de l’inflammation et du développement de nos capacités d’adaptation. Bonne lecture.
“Être bien dans sa tête, bien dans son assiette et bien dans ses baskets”…tels sont les piliers de la santé. Deux professions de santé œuvrent, entre autres, pour optimiser ces piliers. Le physiothérapeute est un professionnel de la rééducation dont l’objectif est d’amener le patient sportif ou non à mieux bouger. On peut résumer cette profession à un traitement pour le mouvement et par le mouvement. Le nutritionniste, conseiller en nutrition, va chercher à optimiser l’alimentation de son patient pour améliorer sa qualité de vie (douleur, sommeil, bien-être), répondre à des problématiques de poids et agir en prévention primaire et secondaire. Finalement ces deux professions vont œuvrer pour amener le patient à un état de complet bien-être physique mental et social (définition de la santé selon l’OMS). Mais savent-ils toujours ce que fait chacun et ont-ils toujours bien conscience de leur fondamentale complémentarité ? Cet article a pour but d’éclaircir les points de convergence et de complémentarité entre ces deux professions dans une approche holistique du patient.
Kinésithérapeute, Physiothérapeute
a. Le mouvement
Sur le plan musculo-squelettique, le kinésithérapeute est un professionnel de santé disposant (entre autres) d’outils mécaniques pour répondre à la plainte douloureuse d’un patient, afin de l’accompagner dans les suites d’un traumatisme ou d’une atteinte non-traumatique de l’appareil musculo-squelettique mais également dans un but de prévention et de promotion de la santé.
Officiellement appelés Masseur-Kinésithérapeutes, les évidences scientifiques actuelles associées à une volonté croissante de la profession d’œuvrer dans un but de prévention et de promotion du mouvement actif nous font volontairement délaisser ce terme de “Masseur” au profit du nom de “Physiothérapeute”. Celui-ci doit s’entendre dans le sens : “thérapeute qui œuvre pour restaurer un mouvement et une mobilité physiologique et pour promouvoir un fonctionnement physiologique de l’organisme. Or le mouvement lui-même participe à la restauration de cette physiologie.
b. Une profession en évolution
Autrefois purement mécaniste, l’émergence du modèle Bio-Psycho-Social1 a fait prendre conscience à la profession de l’importance des mots et de la prise en compte du patient dans sa globalité. Le modèle bio-psycho-social illustre l’interaction entre la physiologie, le fonctionnement du corps à l’échelle biologique avec la sphère psycho-émotionnelle (anxiété, choc émotionnel, stress chronique etc…) et la dimension sociale (reconnaissance professionnelle, satisfaction au travail, rôle et place dans la société, estime de soi, épanouissement en société etc…). L’atteinte de l’une de ces sphères a une répercussion sur l’autre et inversement. Ainsi, le fonctionnement cloisonné et compartimenté de chacune des professions de santé ne pourra répondre entièrement et de façon optimale à la plainte du patient.
Concrètement cela se traduit pour le physiothérapeute par :
- Une écoute attentive du patient
- Une place primordiale donnée à l’éducation pour mettre en avant l’auto-efficacité (self-efficacy)2.
- L’encouragement et la valorisation
- Apprendre à changer de point de vue
- Prendre en compte les contraintes professionnelles et familiales
- Prendre en compte l’environnement global du sujet : rythme de vie, hygiène de vie, sommeil et …Alimentation.
Le professionnel de santé doit-il pour autant être multi-tâches ? Non évidemment, un physiothérapeute n’est pas psychologue, assistant-social, conseiller conjugal ni même nutritionniste. Néanmoins, connaître ce que fait chacun permet de :
- Mieux orienter et détecter des signaux d’alerte.
- Améliorer son alliance thérapeutique avec le patient.
- Mieux comprendre certaines impasses thérapeutiques.
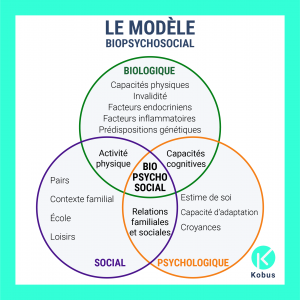
Figure tirée du logiciel Kobus : (Biomédical ou Biopsychosocial : quelle approche thérapeutique prédomine en France ? | Kobus App)
La remise en mouvement, la reprise d’activité : un outil pour le professionnel de la nutrition
a. Le conseil minimal
Bien que de plus en plus de professionnels, coachs se forment pour accompagner l’activité physique, chaque professionnel au contact de patients, comme c’est le cas du nutritionniste, a un devoir de conseil minimal.
“Semer la graine de l’activité physique”
En tabacologie par exemple, le simple fait, lors d’un bilan de poser la question “Est-ce que vous êtes fumeur ?” suscite en retour chez la personne interrogée la réflexion suivante :
- “Pourquoi me pose-t-il cette question ?”
- “Quel est le rapport avec mon problème ?”…
- “Peut-être devrais-je songer à arrêter ? C’est vrai, c’est bizarre qu’il me pose cette question maintenant ? “
Bien sûr, cela ne sera pas suffisant pour faire arrêter une personne de fumer mais cela l’interroge et peut être le point de départ d’un changement ou le facteur faisant basculer de l’ambivalence au changement. Nous ne devons pas le négliger. Une personne initiera un changement si sa suggestion vient d’elle-même et non d’un tiers3.
Ainsi, un nutritionniste pourrait systématiquement interroger sur la place de l’activité physique dans la vie de son patient pour initier cette réflexion et semer cette graine du changement. De plus, pour agir de façon optimale et atteindre les objectifs que le nutritionniste fixe avec son patient, l’activité physique est un outil indispensable.
De la même façon, un kinésithérapeute qui voit un patient pour un problème a priori mécanique aurait un intérêt à interroger le patient sur son hygiène de vie, son sommeil et son rapport à l’alimentation afin de cultiver sa bienveillance envers lui-même.
b. Les effets métaboliques de l’activité physique
Un mode de vie auquel nous ne sommes pas adapté :
Deux facteurs répandus dans nos sociétés actuelles constituent un cocktail explosif : inactivité – sédentarité et sur-abondance d’une alimentation qui plus est pas toujours de bonne qualité. La moindre dépense énergétique associée au terrain inflammatoire apporté par les régimes occidentaux augmentent alors les phénomènes de stockage. L’époque où l’on s’alimentait pour courir, explorer, chasser a laissé place à celle où manger est devenu prioritaire alors que bouger est optionnel. Or, entre ces deux époques, très proches à l’échelle géologique et à l’échelle de l’humanité, notre génome et notre métabolisme n’ont pas eu le temps d’évoluer et de s’adapter.
L’activité physique est un des piliers majeurs de la santé. Outre de faire du bien à la tête, celle-ci influence directement le devenir de ce que nous mangeons. L’aliment nous amène les briques pour nous construire, remplir les fonctions vitales de l’organisme mais c’est également une source d’énergie pour nous mouvoir et bouger. L’activité physique au-delà d’être un moyen de dépense au moment-même de sa pratique est un facteur suscitant des adaptations en dehors de celle-ci et un facteur épigénétique. Dans une démarche de gestion du poids, d’optimisation de la santé, aucune approche nutritionnelle ne saurait être efficace sans une incitation à l’activité physique. Les bienfaits de l’activité physique ne sont plus à démontrer. Pour rappel, outre ses effets sur le stress, la dépression etc…, celle-là augmente le métabolisme de base et la dépense énergétique, diminue le risque de diabète de type 2 et de façon générale place le muscle en premier dans la hiérarchie tissulaire de l’utilisation des apports alimentaires notamment glucidiques4.
Le problème du surpoids n’est pas qu’une question d’apport et de dépense calorique, c’est l’expression d’un dérèglement du métabolisme et d’une perte d’homéostasie dans le fonctionnement global de l’organisme. Tout se passe comme si notre logiciel était défectueux. L’activité physique fait partie des leviers épigénétiques majeurs permettant de calibrer ce logiciel.
De là émerge la nécessité de mettre en relation et de faire du lien entre les professionnels de la nutrition et les professionnels du sport et du mouvement, dont font partie les physiothérapeutes. En effet, ces derniers sont formés à conseiller sur la mise en place d’activité physique adaptée, à accompagner la pratique sportive dans un but de prévention des blessures et à encadrer l’activité physique de par leur statut d’Éducateur Sportif.
Alimentation et physiothérapie : Lorsque gérer le stress mécanique ne suffit plus, influencer notre capacité d’adaptation
a. Nutrition et douleur
La majeure partie des motifs de consultation en physiothérapie concernent une plainte douloureuse. La perception de la douleur et la sensibilité à la douleur dépendent d’une multitude de facteurs d’ordres physiques, chimiques, électriques, psycho-émotionnels.5 De nombreux écrits décrivent le phénomène de neuro-inflammation, c’est-à-dire d’inflammation touchant les éléments du système nerveux central et périphérique. D’autres valident le caractère pro-inflammatoire de certains régimes et modes alimentaires. Le rapprochement de ces deux mécanismes aboutit à la validation du lien entre régimes alimentaires et neuro-inflammation. Beaucoup de programmes de traitement de douleurs chroniques intègrent à ce titre des conseils d’ordre hygiéno-diététique et nutritionnelles.
La neuro-inflammation est un des mécanismes de la sensibilisation centrale (ou central sensitization). Il s’agit d’une affection neurologique causée par une lésion ou un dysfonctionnement du système nerveux central (moelle épinière et cerveau) qui entraîne une sensibilisation du système nerveux6. Cela signifie que le seuil douloureux est abaissé. Nous devenons alors “hypersensibles” à la douleur. Les propriétés d’excitabilité des neurones impliqués dans la transmission de l’information douloureuse sont modifiées. Des stimuli normalement douloureux sont ressentis comme exagérément douloureux (hyperalgésie) et des stimuli normalement indolores comme le simple toucher peuvent être ressenti comme douloureux (allodynie).
L’interaction Nutrition-sensibilisation centrale se fait notamment par l’intermédiaire d’un axe cerveau-intestin via le nerf vague7. Le nerf vague communique des informations transmises par le foie sur la détoxication, la production de bile et l’équilibre glycémique, d’autres transmises par le tube digestif sur le processus de digestion, la progression des aliments et le microbiote, et surtout, il transmet des informations en provenance des cellules et organes du système immunitaire concernant leur état fonctionnel.
Par exemple il a été montré qu’un régime pauvre en graisses saturées et en sucres ajoutés diminuait le stress oxydatif7 et de ce fait prévient les afférences sensitives pro-inflammatoires du nerf vague et prévient l’envoi de messages d’inflammation périphérique au cerveau. Cela diminue l’activation des récepteurs TLR surexprimés également dans le mécanisme de la sensibilisation centrale. Une diète pauvre en acides gras saturés et sucres ajoutés empêchent les fibres afférentes du nerf vague de détecter les cytokines pro-inflammatoires qui accompagnent les régimes occidentaux et donc empêche de signaler au cerveau l’existence d’une inflammation périphérique. Or cette chronicisation d’un message d’inflammation périphérique engendre une inflammation du système nerveux central. Une intervention nutritionnelle pourrait alors inhiber la neuro-inflammation et donc diminuer le phénomène de sensibilisation centrale à l’origine de douleurs chroniques.
Le microbiote intestinal, notamment dans un contexte inflammatoire, produit des polyamines qui peuvent exciter les récepteurs NMDA (N-méthyl-D-Aspartate) dont l’activation est désormais bien connue dans le phénomène de sensibilisation centrale. Les récepteurs NMDA jouent un rôle essentiel dans les douleurs chroniques par amplification du stimulus au niveau médullaire et thalamique lors d’une stimulation douloureuse prolongée8.
Dans de nombreux cas dont l’inflammation est le point de départ, l’intégrité de la barrière intestinale peut être altérée et cette perméabilité accrue peut être à l’origine du “passage” au niveau tissulaire de composé notamment peptidiques pouvant d’une part engendrer une réaction immunitaire augmentant alors le stress oxydatif et l’état inflammatoire, mais également engendrer des réactions à distance au niveau tissulaire.9,10
Il a notamment été appuyé11, 12 le modèle selon lequel ces peptides d’origine alimentaire puissent agir sur le comportement et sur les récepteurs aux endorphines, exerçant ainsi une action antagoniste modifiant alors le seuil douloureux. Ces dérivés comprenant entre autres les casomorphines13, gliadomorphines14, hémorphines, directement issu de ce que nous mangeons pourraient donc avoir des effets systémiques notamment sur la modulation de la douleur15. Agir uniquement sur la source du signal douloureux peut s’avérer insuffisant sans donner également de l’attention à ce qui touche à la modulation et l’interprétation du signal.
Il apparaît donc indispensable pour les professionnels côtoyant des patients douloureux chroniques (lombalgies, cervicalgies chroniques, syndrome douloureux régionaux complexes, syndromes fibromyalgiques) de connaître l’existence de ce lien entre alimentation et douleur chronique. Outre le fait d’expliquer certaines impasses thérapeutiques, cela permettra au thérapeute de mieux réorienter son patient et de lui proposer une prise en charge plus globale.
b. Les douleurs référées d’origine viscérales
Certaines douleurs a priori d’origine musculo-squelettique peuvent en réalité être “non-mécaniques”. Les douleurs référées d’origine viscérale sont des douleurs provenant des organes internes du corps (cœur, rein, foie etc…)16,17. La douleur référée est ressentie dans les tissus somatiques dont l’information nociceptive est traitée au niveau des mêmes segments de la moelle épinière que l’organe réellement en souffrance. (Beaucoup connaissent l’exemple d’une douleur thoracique et dans le bras, liée à une ischémie cardiaque). Une sensibilisation des tissus innervés par ces segments (par exemple, des calculs rénaux peuvent rendre les muscles latéraux du tronc sensibles à la palpation) est observée18. Certaines lombalgies, dorsalgies peuvent alors exister sans lésion réelle ni au niveau pariétal ni au niveau de la sphère musculo-squelettique. Le physiothérapeute est formé à détecter ces douleurs d’origine non-mécanique, mais pas (ou peu) à les traiter (certains physiothérapeutes suivent des formations en thérapie manuelle viscérale). Des troubles fonctionnels intestinaux, des facteurs nutritionnels pouvant-être à l’origine de ces irritations du système digestif rendent dans ce cas extrêmement pertinent de réorienter vers un professionnel de la nutrition et de la sphère digestive.
c. L’inflammation : indispensable lorsqu’elle est gérée et contrôlée
L’inflammation est un processus physiologique à l’origine des processus d’évolution, d’adaptation et de cicatrisation en cas de lésion. Celle-ci est bénéfique et nécessaire dans la mesure où elle est contrôlée, gérée dans le temps et l’espace. Le corps possède les outils lui permettant de favoriser ou de calmer cette inflammation afin de la réguler. Un déséquilibre entre ces éléments pro et anti-inflammatoires peut générer un terrain inflammatoire à bas bruit. Dans ce cas, l’activité physique, le port d’une charge dans la vie quotidienne, dans l’activité professionnelle, une marche plus longue qu’à l’habitude etc… peuvent générer une inflammation car le corps n’y est pas complètement adapté. Cela n’est pas grave puisque le corps sait gérer ce stress MAIS dans la mesure où l’environnement global de l’individu est propice à la restauration d’un état d’équilibre. Autrement dit, ces activités à priori anodines, peuvent être la “goutte d’eau qui fait déborder le vase” dans un contexte initial déjà inflammatoire.
Ce que nous pourrions appeler “Stress Nutritionnel”, au même titre que le “stress mécanique” (activité physique, activité professionnelle, contraintes mécaniques de la vie quotidienne) et le “stress psycho-émotionnel” (stress chronique, anxiété, dette de sommeil, choc émotionnel, difficulté à faire face etc…) influence la capacité de nos tissus à faire face à une contrainte donnée.
Ce stress nutritionnel correspond à :
- L’instauration d’un cercle vicieux Inflammation – Dysbiose – Hyperperméabilité intestinale
- Surexposition aux toxiques et contaminants (alcool, tabac, médicaments, activité hormonale accrue)
- Stress oxydatif accru.
En aparté, nous pourrions ajouter que la dette de sommeil a également montré des effets négatifs sur la modulation du seuil douloureux (en l’abaissant). Celle-ci est également un facteur favorisant l’inflammation de bas grade19, 20. Nous ne reviendrons pas sur les conséquences de ces deux points sur la douleur elle-même et donc ce qui motive de nombreuses consultations en physiothérapie. Or les cycles éveils-sommeils sont notamment régulés par des neuromédiateurs (dont la dopamine et la sérotonine) dont la production et la disponibilité sont directement liées à ce que nous mangeons et le moment de la journée auquel nous mangeons. De façon plus simple, il peut être important de savoir que les facteurs favorisant les douleurs motivant ces consultations peuvent être en lien avec un manque de sommeil, lui-même engendré par des facteurs en lien avec notre alimentation.
La rééducation, si elle ne s’attache qu’à quantifier le stress d’un point de vue mécanique c’est-à-dire à la taille de cette goutte d’eau supplémentaire, est certes essentielle et primordiale mais peut-être insuffisante. Cela peut expliquer des échecs thérapeutiques malgré une parfaite quantification du stress mécanique. Ainsi, la consultation répétée de certains patients pour des motifs similaires d’ordre inflammatoires, non-traumatiques et touchant des zones du corps variées sans facteurs déclenchant clairs (tendinopathies à répétitions, difficultés de cicatrisations, douleurs musculo-squelettiques diffuses etc…) peuvent être les révélateurs d’un terrain inflammatoire à bas bruit sur lequel il convient de travailler pour optimiser nos résultats.
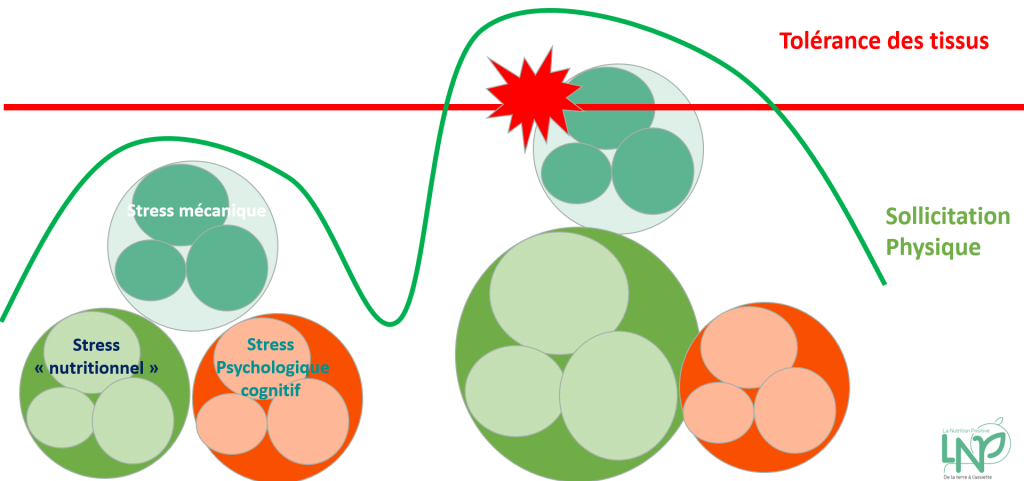
d. L’homéostasie, nécessaire à une bonne cicatrisation
Le corps fonctionne de façon physiologique dans un état d’équilibre où les différents stresseurs sont contrôlés par les agents protecteurs et chargés de gérer ce stress. Par exemple, le stress oxydatif doit-être contrôlé par nos défenses antioxydantes endogènes (Superoxyde dismutase, Glutathion Peroxydase etc..) et exogènes (Vitamines A, C, E, épicatéchines etc…). L’inflammation physiologique doit être régulée par les messagers anti-inflammatoires (dérivés des Acides gras Omégas 3, résolvines, protectines…). Les facteurs à tendance acidifiante (activité physique, alimentation acidifiante) doivent être tamponnés par des éléments alcalinisant (bicarbonates, citrates etc…). Sans cet état d’équilibre autour des piliers nutritionnels, l’organisme aura plus de difficulté à faire face à une lésion tissulaire.
Une phrase résonne dans la tête de bon nombre de physiothérapeutes : “Le corps s’adapte dans la mesure où le stress appliqué n’est pas plus grand que sa capacité d’adaptation”. (Blaise Dubois, La Clinique du Coureur)21. Le “mécaniste” pure y comprendra qu’il faut simplement quantifier le stress mécanique. Dans une démarche holistique, nous ajouterons que nous devons, en plus, augmenter la capacité d’adaptation du patient. Or l’homéostasie tissulaire est la condition sinequanon à l’adaptation tissulaire. Ceci est tout aussi vrai pour la personne blessée qui souhaite guérir que pour le sportif qui souhaite tirer profit de son entraînement. La notion d’hormèse est le propre du vivant, l’homéostasie conditionne l’hormèse et notre capacité d’adaptation.
Conclusion
Être bien dans sa tête, dans son assiette, dans ses baskets, les choses ne seraient peut-être pas plus compliquées que cela… Prendre soin de soi, soin de notre corps afin de pouvoir faire face et nous adapter à ce à quoi le monde nous expose. Lorsqu’il y a rupture d’équilibre, pouvoir compter sur des professionnels capables d’échanger, de communiquer et d’agir de façon complémentaire paraît alors bien plus important que la technique ou l’outil pure utilisé isolément. La démarche en Nutrition Positive consiste à mieux entrevoir ces complémentarités afin d’être, en tant que patient, plus autonome pour faire les meilleurs choix pour soi-même. Les professions de santé, pour promouvoir la santé se doivent d’informer, d’autonomiser, d’éduquer afin de pouvoir prévenir cette perte d’équilibre. Physiothérapie, restauration d’un fonctionnement physiologique, nutrition et optimisation des fonctions biologiques, des enjeux communs pour tendre vers une meilleure prévention et promotion de la santé.
William Seychelles
Sources :
(1) Tousignant-Laflamme Y, Martel MO, Joshi AB, Cook CE. Rehabilitation management of low back pain – it’s time to pull it all together!. J Pain Res. 2017;10:2373-2385. Published 2017 Oct 3. doi:10.2147/JPR.S146485
Agence EBP. « Pourquoi une meilleure compréhension du modèle biopsychosocial est-elle nécessaire ? » https://www.agence-ebp.com/journal-club-1/blog-post-title-two-99h39.
(2) Sheeran, Paschal, Alexander Maki, Erika Montanaro, Aya Avishai-Yitshak, Angela Bryan, William M. P. Klein, Eleanor Miles, and Alexander J. Rothman. “The Impact of Changing Attitudes, Norms, and Self-Efficacy on Health-Related Intentions and Behavior: A Meta-Analysis.” Health Psychology 35, no. 11 (2016): 1178–88. https://doi.org/10.1037/hea0000387.
(3) Miller, William R, and Stephen Rollnick. L’entretien motivationnel: aider la personne à engager le changement. Paris: InterEd., 2016.
(4) Sigal RJ, Kenny GP, Boulé NG, Wells GA, Prud’homme D, For er M, Reid RD, Tulloch H, Coyle D, Phillips P, Jennings A, Ja ey J. Effects of aerobic training, resistance training, or both on glycemic control in type 2 diabetes: a randomized trial. Ann Intern Med 2007;147:357–69.
Miriam Reiner, Chris na Niermann, Darko Jekauc, and Alexander Woll – Long-term health bene ts of physical ac vity – a systema c review of longitudinal studies – BMC Public Health. 2013; 13: 813. Published online 2013 Sep 8. doi: 10.1186/1471-2458-13-813
Thomas DE, Ellio EJ, Naughton GA. Exercise for type 2 diabetes mellitus. Cochrane Database Syst Rev. 2006 Jul 19;(3):CD002968.
Hawley JA – Exercise as a therapeu c interven on for the preven on and treatment of insulin resistance. Diabetes Metab Res Rev. 2004 Sep-Oct;20(5):383-93.
Umpierre D, Ribeiro PA, Kramer CK, Leitão CB, Zuca AT, Azevedo MJ, Gross JL, Ribeiro JP, Schaan BD. Physical ac vity advice only or structured exercise training and associa on with HbA1c levels in type 2 diabetes: a systema c review and meta-analysis. JAMA. 2011 May 4;305(17):1790-9. doi: 10.1001/jama.2011.576.
Sigal RJ, Kenny GP, Boulé NG, Wells GA, Prud’homme D, For er M, Reid RD, Tulloch H, Coyle D, Phillips P, Jennings A, Ja ey J. E ects of aerobic training, resistance training, or both on glycemic control in type 2 diabetes: a randomized trial. Ann Intern Med 2007;147:357–69.
(5) Elma, Ömer, Sevilay T. Yilmaz, Tom Deliens, Peter Clarys, Jo Nijs, Iris Coppieters, Andrea Polli, et Anneleen Malfliet. « Chronic Musculoskeletal Pain and Nutrition: Where Are We and Where Are We Heading? » PM&R 12, n° 12 (décembre 2020): 1268‑78. https://doi.org/10.1002/pmrj.12346.
(6) Woolf, Clifford J. « Central Sensitization: Implications for the Diagnosis and Treatment of Pain ». Pain 152, n° 3 (mars 2011): S2‑15. https://doi.org/10.1016/j.pain.2010.09.030.
(7) Nijs, Jo, Sevilay Tumkaya Yilmaz, Ömer Elma, Joe Tatta, Patrick Mullie, Luc Vanderweeën, Peter Clarys, et al. « Nutritional Intervention in Chronic Pain: An Innovative Way of Targeting Central Nervous System Sensitization? » Expert Opinion on Therapeutic Targets 24, n° 8 (2 août 2020): 793‑803. https://doi.org/10.1080/14728222.2020.1784142.
(8) Riché, Denis. « Ne nourrissez plus votre douleur ! »: micronutrition et fibromyalgie,2017.
(9) Seignalet, Jean. Alimentation Ou La Troisième Médecine, L’. Rocher, 2012.
(10) Caldarella, Maria P., Maria A. Giamberardino, Flora Sacco, Giannapia Affaitati, Angelo Milano, Rosanna Lerza, Crysanthi Balatsinou, et al. « Sensitivity Disturbances in Patients with Irritable Bowel Syndrome and Fibromyalgia ». The American Journal of Gastroenterology 101, n° 12 (décembre 2006): 2782‑89. https://doi.org/10.1111/j.1572-0241.2006.00823.x.
(11) Yoshikawa, Masaaki. « Exorphins ». In Handbook of Biologically Active Peptides, 1570‑76. Elsevier, 2013. https://doi.org/10.1016/B978-0-12-385095-9.00214-1.
(12) Dubynin, V. A., L. S. Asmakova, N. Iu Sokhanenkova, Zh D. Bespalova, V. N. Nezavibat’ko, et A. A. Kamenskiĭ. « [Comparative analysis of neurotropic activity exorphins–derivatives of dietary proteins] ». Biulleten’ Eksperimental’noi Biologii I Meditsiny 125, n° 2 (février 1998): 153‑57.
(13) Isolauri, Erika, Heli Majamaa, Taina Arvola, Immo Rantala, Elina Virtanen, et Heikki Arvilommi. « Lactobacillus Casei Strain GG Reverses Increased Intestinal Permeability Induced by Cow Milk in Suckling Rats ». Gastroenterology 105, n° 6 (décembre 1993): 1643‑50. https://doi.org/10.1016/0016-5085(93)91059-Q.
(14) Rodrigo, Luis, Ignacio Blanco, Julio Bobes, et Frederick J de Serres. « Effect of One Year of a Gluten-Free Diet on the Clinical Evolution of Irritable Bowel Syndrome plus Fibromyalgia in Patients with Associated Lymphocytic Enteritis: A Case-Control Study ». Arthritis Research & Therapy 16, n° 4 (août 2014): 421. https://doi.org/10.1186/s13075-014-0421-4.
(15) Goebel, A., S. Buhner, R. Schedel, H. Lochs, et G. Sprotte. « Altered Intestinal Permeability in Patients with Primary Fibromyalgia and in Patients with Complex Regional Pain Syndrome ». Rheumatology 47, no 8 (29 avril 2008): 1223‑27. https://doi.org/10.1093/rheumatology/ken140.
(16) Al-Chaer ED, Traub RJ. Biological basis of visceral pain: recent developments. Pain 2002;96:2212–25.
(17) Cervero F, Laird JMA. Visceral pain. Lancet 1999;353:2145–8.
(18) Sengupta JN. Visceral pain: the neurophysiological mechanism. Handbook Exp Physiol 2009;194:31–74.
(19) Haack, Monika, Norah Simpson, Navil Sethna, Satvinder Kaur, et Janet Mullington. « Sleep Deficiency and Chronic Pain: Potential Underlying Mechanisms and Clinical Implications ». Neuropsychopharmacology: Official Publication of the American College of Neuropsychopharmacology 45, n° 1 (janvier 2020): 205‑16. https://doi.org/10.1038/s41386-019-0439-z.
(20) Frohnhofen, Helmut. « Pain and Sleep : A Bidirectional Relationship ». Zeitschrift Fur Gerontologie Und Geriatrie 51, n° 8 (décembre 2018): 871‑74. https://doi.org/10.1007/s00391-018-01461-8.
(21) Dubois, Blaise, et Frédéric Berg. La clinique du coureur: la santé par la course à pied. Angoulême: Mons, 2019.
Auteur : William Seychelles
Kinésithérapeute
Je suis kinésithérapeute en cabinet libéral spécialisé dans la prévention et le traitement des blessures du coureur à Pied. C’est à travers cette passion que j’ai rencontré Anthony Berthou lors d’un cours avec La Clinique du Coureur, organisme de formation référent dans le domaine. L’approche holistique d’Anthony associée à cette sensibilisation permanente à l’impact environnemental de notre alimentation m’ont incité à approfondir mes connaissances à travers le cursus complet de la Nutrition Positive. Je suis également détenteur d’un DU en Nutrition Micronutrition Exercice et Santé, Coach École de Trail et Coach en course à Pied pour Le Coaching Du Coureur. Mon exercice professionnel à Saumur me donne la chance de côtoyer également les écuyers de l’Ecole Nationale d’Équitation et du Cadre Noir de Saumur au sein du réseau Grand Insep. Convaincu des enjeux de la place de l’activité physique dans nos sociétés, sensibiliser à l’importance de celle-ci dès le plus jeune âge fait partie d’un défi quotidien.





merci
Travail sérieux et efficace
Très juste 🙂 Bravo pour l’article et les illustration
Line
Très juste 🙂 Bravo William pour l’article précis et sérieux, ainsi que pour les illustrations
Line
nutrithérapeute, ingénieure biochimiste
formée en nutri à la fac de besançon via DU en neutraceutique et nutrithérapie
et chez Anthony, excellent enseignement et approche humaine